コラム

-

-
地域包括ケアにおける市町村の役割・課題と改善策:地域マネジメント力の強化に向けて -その2(全4回)-
- 2016年02月09日2016:02:09:08:39:01
-
- 川越雅弘
-
- 埼玉県立大学大学院 保健医療福祉学研究科 教授
■はじめに
前稿では、地域マネジメントの概念整理と、市町村支援を通じて感じた、地域マネジメント上の課題について概観した。
第2回目となる本稿では、市町村が行うべき各種事業のうち、「在宅医療・介護連携推進事業」に焦点を当てたうえで、同事業の推進に対して市町村が抱えている課題と改善策について私見を述べる。
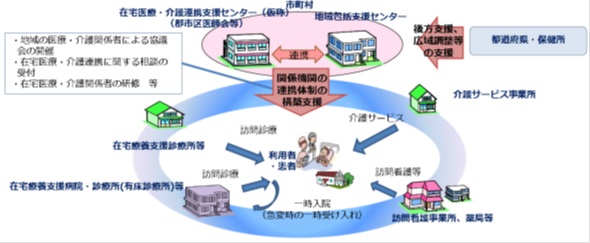
■在宅医療・介護連携推進事業とは(図1)
75歳以上高齢者(後期高齢者)の場合、慢性疾患による受療が多い、複数の疾病にかかりやすいといった医療的特徴を有するとともに、要介護の発生率も高い。そのため、医療と介護の連携が重要となる。こうした、医療と介護の一体的な提供体制の構築、連携強化を推進するために導入されたのが、在宅医療・介護連携推進事業である。
同事業では、原則として、8つの事業(①地域の医療・介護の資源の把握、②在宅医療・介護連携の課題の抽出と対応策の検討、③切れ目のない在宅医療と介護の提供体制の構築推進、④医療・介護関係者の情報共有の支援、⑤在宅医療・介護連携に関する相談支援、⑥医療・介護関係者の研修、⑦地域住民への普及啓発、⑧在宅医療・介護連携に関する関係市区町村の連携)を行うこととなっているが、一部を地区医師会などに委託することも可能な制度設計となっている(図1)。
なお、同事業は、介護保険法の地域支援事業に位置付けられているため、保険者である市町村が実施主体となっている。平成27年4月から、実施可能な市町村から取り組みを開始、平成30年4月には全市町村で実施というスケジュールになっている。
図1. 在宅医療・介護連携推進事業の概念図
出所)厚生労働省:在宅医療・介護連携について、第2回都道府県在宅医療・介護連携担当者・アドバイザー合同会議、資料1-1を改変(2014/10/9)
■同事業の展開に対して、市町村担当者が抱えている課題とは
現在、複数の市町村(大分県2市ほか)にて、定期的な会議を開催し、同事業の推進方法の検討を行っている。その中で、市町村担当者から聞かれた声は、①医師会に対して、どのように話をもっていったら良いかがわからない、②訪問診療をどの医療機関がどの程度行っているかといった現状も把握できていない。また、将来的な必要量をどのように推計したらよいかもわからない、③医師会から「地域ケア個別会議に参加したい」という前向きな要望をもらっているが、現在の会議は平日の午前中に行っているため、どのように対応したら良いかがわからない、④連携上の課題をどのような方法で抽出していくのかのイメージがもてないなどであった。
これら課題を内容面から整理しなおすと、課題1:提供体制の整備に関するもの(現状把握および将来推計)、課題2:事業運営に関するもの(連携上の課題抽出~関係者を交えた会議での課題の共有と対応策の検討~取り組みの推進~定期的な進捗管理~計画の見直し)に集約された。
また、①8つの事業を別個のものと捉えている(相互の関連性や連動制を意識していない)、②取り組みやすい事業(研修会の開催など)から始めたいという意識があるなどもわかった。こうした意識をどのように変えていくかも、課題の1つと感じた(ただし、こうした課題は、課題解決に向けた取り組みを一緒に推進していく中で、体験を通じて、結果として変わり得るものと感じている(OJT教育が重要))。
■課題1への対策:訪問診療の必要量の推計方法の提示
訪問診療は、主に通院困難者(重度要介護者)に対して行われるということから、市町村担当者に理解してもらう必要がある。医療職にとっては当然のことでも、市町村担当者にとっては「当たり前」でないことは多々ある。
次に、市町村担当者に推計方法をイメージしてもらうため、その手順を提示する。具体的な手順は以下の通りである。
・手順1:2025年における要介護度別在宅療養者数(①)を推計する。
・手順2:在宅療養者を対象に、要介護度別訪問診療受給率(②)を把握する。
・手順3:①と②を要介護度別に掛けたものを合計することで、2025年の訪問診療必要者数を推計する(②が2025年も同じと仮定した場合)。
①に関しては、厚生労働省が計画策定時に市町村に提供している介護保険事業計画ワークシートで算出済みである。したがって、問題は②の把握となる。
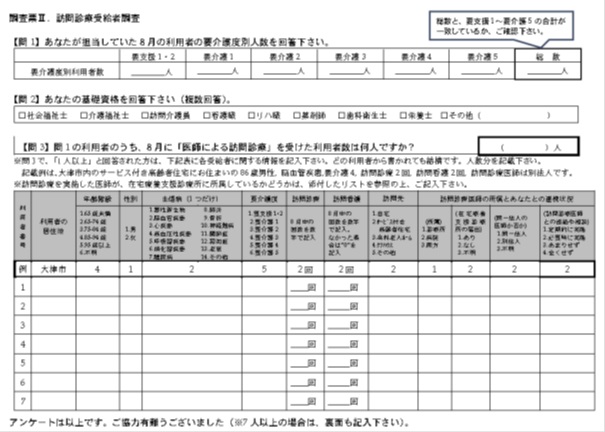
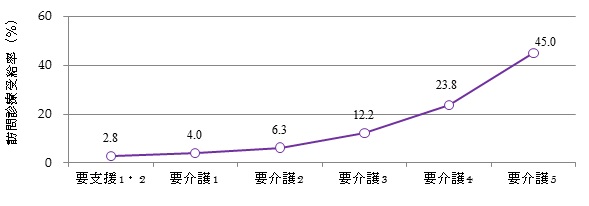
②に関しては、既存統計では把握できないが、ケアマネジャーを対象とした独自調査で把握できる。この目的のために作成した調査票の例を図2に示す。ケアマネジャーが担当している要介護度別人数を把握した上で、訪問診療受給者の要介護度を把握できれば、要介護度別訪問診療受給率は算出できる。図3に、滋賀県で実施した調査の結果を示す。
図2. ケアマネジャーを対象とした訪問診療実態調査票
図3. 要介護度別にみた訪問診療受給率
■課題3への対策:地域ケア個別会議を活用した事例検討の実施
8つの実施事項のうち、2番目の「在宅医療・介護連携の課題の抽出と対応策の検討」は非常に重要な事業である。
これを推進する方法としては、①関係者が参集したワーキンググループにて課題を議論し、対策を検討していく方法(千葉県柏市など)、②医師が入った多職種事例検討会を開催し、事例ベースで課題を抽出し、対策を検討していく方法などがある。
前者に関しては、地区医師会と市町村の関係性が良好であること、市町村の在宅医療推進体制が整備されていること、会議を運営できる人材がいること等の要件が必要であるが、すでに幾つかの取り組み(千葉県柏市ほか)が報告されており、その方法をまねることで横展開は可能と考える。
一方、後者に関しては、平成27年度から地域ケア個別会議が全市町村で実施となっているが、医師が入った多職種事例検討会はあまり展開されていない。その理由を市町村担当者に聞くと、課題1:医師が参加可能な時間帯での開催が難しい、課題2:どのような事例を扱えばよいか、イメージがわかない、課題3:会議を行ったとしても、医師に何を聞けばよいかわからないなどの意見がよく聞かれる(そのため、司会者の精神的負担が強く、司会者になることを嫌がっている)。課題1は調整すれば解決可能であるため、問題となるのは課題2と3である。
これら課題を改善するため、小職が所属する研究所にて、月1回、多職種(医師、看護師、リハ職、薬剤師、栄養士、社会福祉士、地域包括支援センターの主任ケアマネジャー、居宅介護支援事業所のケアマネジャーほか)を入れた事例検討会を開催している。また、その内容を雑誌に掲載している(司会進行は小職が担当)。
当検討会を通じ、ケアマネジメント上の課題として感じたことは、①ケアマネジャーは状態変化のイメージが弱いこと、②複数の医療機関・医師が関わっている場合、関係者間の連絡・調整、情報共有にケアマネジャーが苦慮していること、③処方薬に対する理解、指示通りに服用しなかった場合の影響に対するイメージが弱いことなどである。
したがって、医師の役割としては、①病状や症状が今後どう変化する可能性があるのか、②生じうる変化に対して準備しておくべきことは何か、③複数の医療機関・医師が関わっている場合、情報共有や連絡・調整をどのように行えばよいのか、④病気や心身機能が生活面にどのような影響を及ぼしているのか、⑤薬は何を意図して処方されているのか、⑥処方薬が指示通りに服用されていなかった場合、どのような影響が生じうるのかなどを助言することとなる(逆に、司会者は、これらのことを医師に質問、確認すればよいのである)。取り扱う事例も、医師の役割を考慮すれば、まずは、病状や症状に変化が生じやすい事例(退院事例、進行性疾患の事例など)などを取り上げればよいことになる。
今後、現在関わっている市町村にて、医師を交えた事例検討会を開始していく予定である(最初は小職が司会進行し、ある程度経過した段階で、地域包括支援センターの保健師等に移行していく)。
■おわりに
本稿では、市町村が行うべき各種事業のうち、「在宅医療・介護連携推進事業」に焦点を当てたうえで、同事業の推進に対して市町村が抱えている課題と改善策について私見を述べた。次回は、介護予防・日常生活活動支援事業(総合事業)展開上の課題と改善策について言及したい。
---
川越雅弘(国立社会保障・人口問題研究所)